Rzadkie choroby eozynofilowe groźne dla życia, ale można je skutecznie leczyć
2024-04-19 19:02:50(ost. akt: 2024-04-19 19:09:32)
Rzadkie choroby eozynofilowe mają ciężki przebieg, są groźne dla życia i zdrowia, jednak terapia biologiczna, stosowana również w leczeniu astmy ciężkiej, skutecznie łagodzi ich przebieg i poprawia jakość życia pacjentów – oceniali eksperci.
Rzadkie choroby eozynofilowe mają ciężki przebieg, są groźne dla życia i zdrowia, jednak terapia biologiczna, stosowana również w leczeniu astmy ciężkiej, skutecznie łagodzi ich przebieg i poprawia jakość życia pacjentów – oceniali eksperci.
Specjaliści mówili o tym podczas piątkowej debaty na temat chorób eozynofilowych.
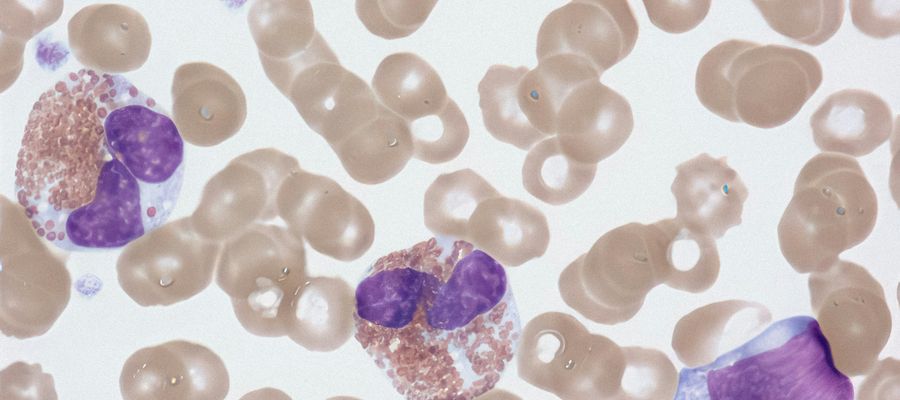
Prof. Maciej Kupczyk, prezydent Polskiego Towarzystwa Alergologicznego, przypomniał, że we krwi pacjentów z chorobami eozynofilowymi obserwuje się wysoki lub bardzo wysoki (hipereozynofilia) poziom krwinek białych o nazwie eozynofile.
„Eozynofile są jednymi z kluczowych komórek naszego układu immunologicznego. W przeszłości służyły nam głównie do walki z pasożytami. Obecnie najwięcej chorób, w których mamy do czynienia z podwyższonym poziomem eozynofilów, stanowią choroby alergiczne, jak astma ciężka i przewlekłe zapalenie zatok przynosowych z polipami nosa” – powiedział specjalista.
Rzadkie choroby eozynofilowe jest to wspólna grupa jednostek chorobowych, do której zalicza się: eozynofilową ziarniniakowatość z zapaleniem naczyń (EGPA) oraz zespół hipereozynofilowy (HES). W ich przypadku stężenie eozynofilów we krwi obwodowej jest bardzo wysokie - powyżej 1500 komórek na 1 mikrolitr w dwóch kolejnych badaniach. Choroby te prowadzą do uszkodzenia różnych narządów, w tym płuc, skóry, nerek, naczyń, serca czy obwodowego układu nerwowego.
„Diagnostyka różnicowa tych chorób jest niezwykle trudna i jest prowadzona główne przez alergologów i pulmonologów” – zaznaczył prof. Kupczyk. Dodał, że choroby te zalicza się do ultrarzadkich. Liczbę przypadków EGPA ocenia się na 10-20 na 1 mln osób.
W Polsce liczbę osób cierpiących na te schorzenia szacuje się na ok. 1000. Są to z reguły osoby młode – w przedziale wiekowym 20-40 lat.
Prof. Kupczyk podkreślił, że rzadkie choroby eozynofilowe są ciężkimi schorzeniami. Przebiegają z zaostrzeniami groźnymi dla życia.
„W ich leczeniu stosujemy bardzo wysokie dawki leków immunosupresyjnych (steroidy systemowe – PAP), które wiążą się z istotnymi konsekwencjami dla zdrowia” – podkreślił ekspert. Wśród niepożądanych działań steroidów systemowych wymienia się: ryzyko sepsy, choroby zakrzepowo-zatorowej, osteoporozy, cukrzycy.
„Tymczasem zarejestrowane są nowoczesne leki biologiczne, które od lat są stosowane w innych jednostkach chorobowych związanych z eozynofilią – tj. w astmie i w przewlekłym zapaleniu zatok z polipami” – powiedział prof. Kupczyk.
Dodał, że badania kliniczne potwierdziły dużą skuteczność terapii biologicznych u pacjentów z rzadkimi chorobami eozynofilowymi. Dlatego zostały one włączone do międzynarodowych wytycznych dotyczących standardów leczenia tych schorzeń, jako leczenie podstawowe.
„Zależy nam na tym, aby w tych ultrarzadkich chorobach wprowadzić w Polsce standardy opieki zgodne z międzynarodowymi wytycznymi i byśmy mieli możliwość stosowania leków biologicznych u pacjentów z HES i EGPA” – podkreślił specjalista. Dzięki temu można będzie złagodzić przebieg tych schorzeń, zmniejszyć dawki stosowanych u pacjentów steroidów, liczbę kosztownych powikłań i hospitalizacji.
Prof. Karina Jahnz-Różyk, konsultantka krajowa w dziedzinie alergologii, przypomniała, że lekiem biologicznym, który okazał się bardzo skuteczny w leczeniu rzadkich chorób eozynofilowych jest mepolizumab – przeciwciało skierowane przeciwko interleukinie 5.
Obecny na debacie wiceminister zdrowia Maciej Miłkowski poinformował, że złożone zostały wnioski refundacyjne o poszerzenie finansowania tego leku dla dwóch populacji pacjentów – z HES oraz EGPA – w ramach programu lekowego dla chorych na astmę ciężką (program B.44). „Są to dwa różne wnioski, ponieważ są to dwa różne wskazania do tej pory nierefundowane. Pierwszy wniosek jest na etapie przygotowania programu lekowego z ekspertami, czyli z Narodowym Funduszem Zdrowia i konsultantami, a następnie będzie przekazany do Agencji Oceny Technologii Medycznych i Taryfikacji. Drugi (...) został złożony powtórnie 28 marca i jest aktualnie przygotowywany do rozpoczęcia prac” – powiedział wiceminister.
Dodał, że obecnie listy refundacyjne ukazują się co trzy miesiące, dlatego zgodnie z szacunkami mepolizumab może wejść do refundacji najwcześniej od 1 października 2024 r.
PAP


Komentarze (0) pokaż wszystkie komentarze w serwisie
Komentarze dostępne tylko dla zalogowanych użytkowników. Zaloguj się.
Zaloguj się lub wejdź przez